
2026-04-07 10:24:46来源:TCRshows浏览量:401
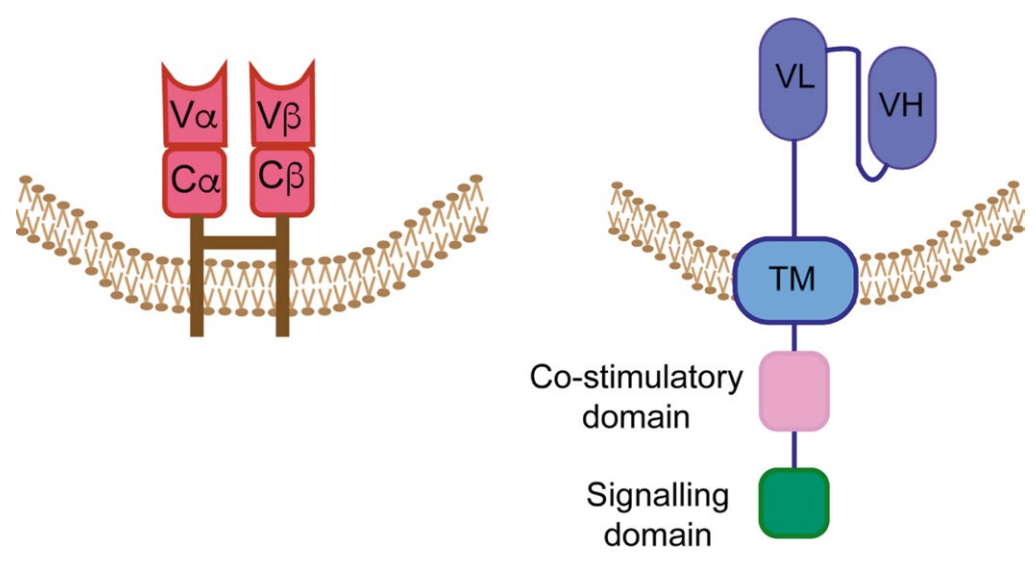
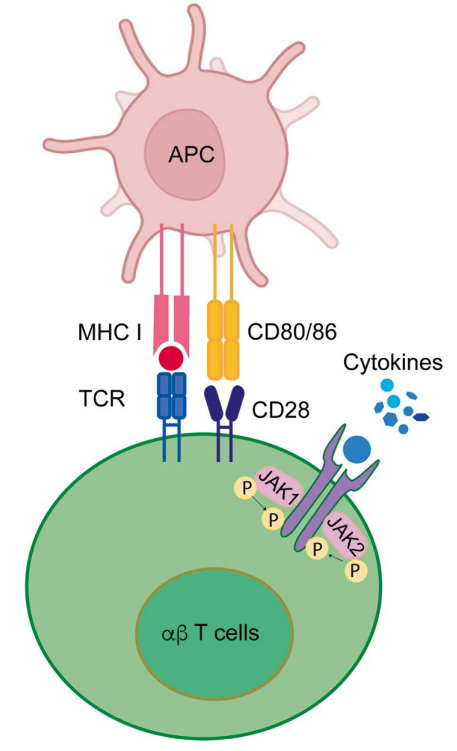
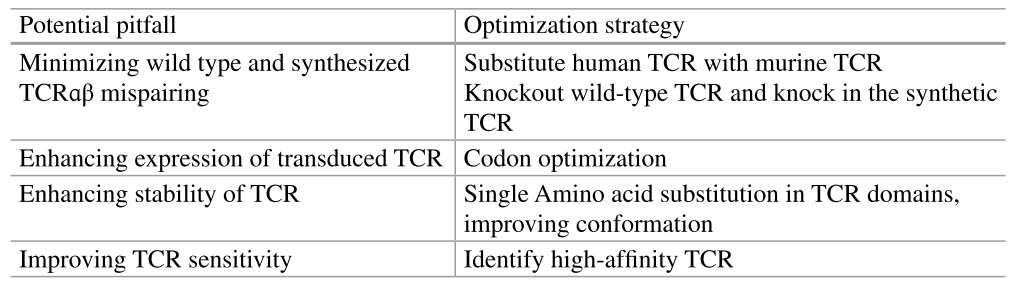
T细胞受体工程化T(TCR-T)细胞疗法是一种前景广阔的过继性细胞疗法(ACT),用于实体瘤治疗。TCR-T细胞疗法采用工程技术改造T细胞,使其表达针对肿瘤的特异性TCR,从而增强其对肿瘤抗原的亲和力,有望提升其杀伤能力。与仅靶向膜表面抗原的CAR-T细胞不同,TCR-T细胞可识别更广泛的抗原谱,不仅能识别由MHC-I分子呈递的膜蛋白抗原,还能识别胞内蛋白抗原,因而拓展了TCR-T细胞疗法的潜在应用范围。鉴于TCR-T细胞疗法在肿瘤治疗中的重要意义,这里将系统阐述癌症特异性TCR的发现方法与技术平台、TCR-T细胞疗法临床前研发策略,并概述当前该疗法的临床研究现状。还总结了TCR-T细胞所识别的肿瘤抗原类别、抗原筛选策略、临床研究适应证及受试患者选择标准;同时探讨了TCR-T细胞疗法面临的关键挑战,包括生产工艺瓶颈、相关毒性反应以及潜在的耐药机制。最后,展望未来TCR-T细胞疗法的优化发展方向。 引言 免疫治疗是一种革命性的方法,旨在增强人体免疫系统对抗癌症或其他疾病的能力,在癌症治疗中取得了显著成效。目前已有多种免疫治疗手段被开发用于癌症治疗,总体上可分为两大类。 免疫调节剂 免疫调节剂是旨在增强人体免疫系统清除或控制肿瘤能力的小分子或大分子。目前已有多种免疫调节剂可用于癌症治疗,包括佐剂、激动剂、细胞因子和免疫检查点抑制剂(ICIs)。美国FDA已批准16种免疫调节剂,其中包括4种细胞因子、2种佐剂、9种ICIs以及1种小分子化合物。在这些治疗选择中,ICIs是非小细胞肺癌和黑色素瘤的一线治疗方案。然而,仅有部分患者对ICIs产生积极应答。因此,当前研究持续聚焦于开发更优的ICIs及ACT,以提升治疗效果。 过继性细胞治疗(ACT) 过继性细胞治疗利用活的淋巴细胞或T细胞药物产品治疗癌症。这类药物产品包括天然T细胞(如肿瘤浸润淋巴细胞,即TILs)以及经基因工程改造的T细胞疗法(例如嵌合抗原受体T细胞,即CAR-T细胞;以及T细胞受体工程化T细胞,即TCR-T细胞)(见表1和图1)。在TIL疗法中,T细胞从切除的肿瘤组织中分离获得,借助IL-2进行体外扩增,最终回输给患者。尽管TIL疗法是首个用于治疗黑色素瘤的过继性细胞治疗手段,但在实际应用中,从切除肿瘤中获取足够数量的T细胞并扩增至符合临床用药剂量要求的T细胞药物产品仍面临诸多挑战。此外,从肿瘤组织中分离出的T细胞往往活力不足、扩增潜能有限。虽然TIL疗法近期在黑色素瘤治疗中取得了一定成功,但其在其他类型肿瘤中的疗效仍较为有限。因此,开发更精准、更高效且适用范围更广的过继性细胞治疗策略,将使更多患者获益。TCR-T细胞疗法是对TIL疗法的一种优化替代方案,为T细胞的工程化改造提供了坚实平台。该疗法通过使T细胞表达可特异性识别MHC-I分子呈递的肿瘤抗原的TCR,从而展现出对肿瘤细胞强大的杀伤活性(图2)。 表1 基于T淋巴细胞的ACT比较概述 ●图1 TCR与CAR结构的示意图。左:合成型TCR结构;右:含铰链区、共刺激区和信号区的第三代CAR结构 ●图2 T细胞治疗过程示意图。概述了用于癌症治疗的TCR-T细胞疗法的逐步流程。步骤1:通过血细胞分离术从患者外周血中采集PBMCs。步骤2:从所采集的PBMCs中分离并激活T细胞。步骤3:通过病毒转导对活化的T细胞进行基因改造,使其表达具有肿瘤反应性且经过优化的TCR。步骤4:在大规模培养体系中扩增这些工程化T细胞。步骤5:将改造后的T细胞从生产设施运送至治疗中心。步骤6:患者经预处理(化疗、放疗或淋巴细胞清除)后,输注TCR-T细胞以靶向杀伤肿瘤细胞。 此外,TCR-T细胞的多功能性使其应用范围超越了CAR-T细胞疗法。CAR-T细胞依赖CAR靶向肿瘤相关受体,从而清除表达该受体的细胞;而TCR-T细胞则具备更广泛的识别能力,不仅能识别膜表面抗原,还能识别由MHC-I呈递的胞内蛋白抗原。CAR-T细胞疗法在血液系统肿瘤治疗中已取得显著成效。然而,在实体瘤治疗中,CAR-T细胞疗法面临诸多挑战。实体瘤具有致密紧凑的组织结构,使靶抗原被遮蔽,导致CAR-T细胞难以接触这些抗原;加之其血管分布紊乱、肿瘤微环境恶劣,进一步阻碍T细胞在瘤内的黏附与功能发挥。相比之下,TCR-T细胞疗法因可利用的抗原种类更丰富,在实体瘤治疗中展现出更优疗效。其增强的亲和力使得TCR-T细胞仅需每个细胞表面存在极少数受体即可被激活。因此,该疗法既能应对实体瘤中抗原可及性低的难题,也能缓解血液系统肿瘤中因抗原逃逸导致的治疗失败,从而成为CAR-T细胞疗法的重要补充。 TCR是一种多聚体蛋白,由TCRαβ异二聚体构成的抗原结合口袋和CD3信号转导结构域组成。TCR可结合呈递于MHC-I分子沟槽中的多肽,从而启动CD3亚基及下游蛋白的磷酸化,继而上调转录活性,最终导致T细胞活化、分化、成熟及克隆扩增。TCRαβ蛋白在同源性与序列多样性方面均与免疫球蛋白相似。与免疫球蛋白类似,TCRαβ也具有可变区(V)、多样性区(D)和连接区(J),并可发生体细胞高频突变,这是TCR库多样性形成的关键机制(图3)。然而,此类多样性在病毒感染、衰老及肿瘤状态下均有所降低。在黑色素瘤和胰腺导管腺癌中,已观察到肿瘤浸润T细胞发生克隆性扩增,且其TCR多样性低于PBMCs。但并非所有在TILs中鉴定出的TCR均能同等有效地识别肿瘤抗原。准确鉴定肿瘤抗原及具有反应性的TCR,是成功构建TCR-T细胞疗法的关键。三种基于T细胞的治疗策略对比总结见表1。 ●图3 TCR基因重排过程。上部展示TCRα胚系DNA,由约50个可变区基因片段(Vα)、约70个连接区基因片段(Jα)以及一个恒定区基因片段(Cα)组成。这些基因片段经体细胞重排,形成重排后的TCRα DNA。下部展示TCRβ胚系DNA,包含约57个可变区基因片段(Vβ)、2个多样性区基因片段(Dβ1和Dβ2)、13个连接区基因片段(Jβ),以及2个恒定区基因片段(Cβ1和Cβ2)。这些片段同样经历V(D)J重排,生成重排后的TCRβ DNA。中部展示重排后DNA的转录、mRNA剪接及翻译过程,最终合成TCR-αβ蛋白。箭头表示遗传信息从胚系DNA出发,经重排与RNA加工,最终形成有功能的TCR蛋白。 肿瘤抗原类型及其在TCR-T开发中的应用 遗传不稳定性是癌细胞的普遍特征,可导致基因突变、缺失和扩增,进而引发基因、蛋白质及抗原表达异常,或产生全新抗原,从而激发免疫应答。TCR-T细胞治疗的理想抗原应在癌细胞中均一表达、具有异源结构,且能被MHC-I分子有效呈递。依据其来源及在组织内的分布情况,抗原可分为不同类型。目前,TCR-T细胞治疗主要考虑两大类肿瘤抗原(图4)。 ●图4 肿瘤抗原的类型及其在不同组织中的分布:肿瘤相关抗原(TAAs)在肿瘤细胞中呈高表达;肿瘤特异性抗原(TSA)仅在肿瘤细胞中表达,在正常细胞中不表达。 肿瘤相关抗原(TAAs) TAAs在肿瘤组织中呈高表达,而在正常细胞中表达有限。这类抗原在不同患者间具有共性,因而成为TCR-T细胞治疗的理想靶点,并有望拓展至多种适应症及患者群体。然而,靶向TAAs亦带来更高的毒性风险,因其可能与表达同类抗原的正常细胞发生交叉反应。其中一类称为组织分化抗原(TDAs)的TAAs,不仅见于肿瘤,亦见于肿瘤起源的正常组织,是导致上述毒性的原因之一。例如,T细胞识别的MART-1及gp100,在黑色素瘤及黑色素细胞中均呈低水平表达。针对这两种抗原开展的TCR-T细胞临床试验显示疗效偏低,且常伴发皮肤、眼部或听觉系统毒性。另一类TAAs为癌-睾抗原(CGA),如NY-ESO-1,其表达不限于肿瘤起源组织,亦可见于卵巢癌、宫颈癌、黑色素瘤等多种肿瘤,以及精母细胞和胎盘等正常组织。然而,在黑色素瘤中靶向NY-ESO-1的TCR-T细胞治疗ORR接近50%,且未观察到显著毒性。黑色素瘤中另一经TCR-T细胞靶向的CGA为MAGE-A3,初步临床数据提示其具有潜力;但MAGE-A3-TCR-T细胞可与脑组织中表达的MAGE-A12发生交叉反应,引发严重神经毒性甚至致死。 肿瘤特异性抗原(TSA) 与TAAs不同,肿瘤特异性抗原(TSAs)是仅在肿瘤组织中表达、而在正常组织中不表达的独特抗原。TAAs源于诱发癌症的基因突变、致癌病毒抗原,以及包括开放阅读框改变、转录后或翻译水平变化在内的其他遗传改变。TSAs因其良好的安全性及强效的T细胞活性,成为TCR-T细胞的理想靶点。由于TSAs不在正常组织中表达,其靶向治疗引发的“on-target off-tumor”毒性极低。此外,在T细胞胸腺发育过程中,机体不会对新抗原实施阴性选择,因而可生成针对此类抗原的高亲和力TCR。 测序技术的进步极大推动了癌症驱动突变的鉴定工作。目前最常见的癌症突变发生于TP53、PIK3C、KRAS、LRP1B及腺瘤性结肠息肉病(APC)基因。这些驱动突变可产生大量新抗原,有趣的是,这些新抗原在不同患者间具有共享性,并由同一类HLA分子呈递给T细胞。目前,靶向TP53、PIK3C和KRAS突变的TCR-T细胞疗法正处于临床试验阶段,初步结果显示疗效偏低,但安全性良好。约15%的癌症病例与病毒感染相关。EBV、HPV、乙型肝炎病毒、人类疱疹病毒8型、人类嗜T淋巴细胞病毒1型以及丙型肝炎病毒均可诱发癌症。在所有致癌病毒中,HPV的致病机制研究最为深入。其两种病毒蛋白E6和E7可通过干扰肿瘤抑制因子功能而促进肿瘤发生。靶向E6和E7抗原的TCR-T细胞已在临床试验中接受评估,在E7阳性上皮性肿瘤患者中显示出约50%的部分缓解率,且毒性轻微。另有若干临床试验评估了靶向其他病毒抗原的TCR-T细胞;此类疗法仅适用于特定类型的癌症,多数试验显示毒性轻微,但疗效仍十分有限。 肿瘤细胞中的抗原加工与呈递 即使癌细胞能产生新抗原,任何免疫治疗面临的一个重大挑战仍是将此类抗原呈递给免疫细胞;MHC-I在TCR-T功能中起核心作用,为癌抗原与TCR之间的相互作用提供呈递平台。MHC-I是一种膜结合糖蛋白,由含α1、α2和α3结构域的重链及可溶性蛋白β2M组成。α1与α2结构域折叠形成一个沟槽,作为抗原结合位点,最终与TCR发生相互作用。除参与MHC-I异源二聚体形成的抗原呈递结构域外,MHC-I通路还包含多种其他胞内蛋白,共同参与肽段加工、MHC-I装载、折叠以及从内质网向细胞膜的转运。肿瘤细胞中错误折叠或有缺陷的蛋白质经蛋白酶体降解,生成长度为9–16个氨基酸残基的肽段抗原。抗原加工相关转运体(TAP)复合物将新合成的肽段转运至内质网,在此由内质网氨肽酶ERAP1与ERAP2进一步加工。加工后的肽段抗原被装载入由MHC-I类分子与β2M构成的肽段装载复合物(PLC);此外,ERp57、tapasin和calreticulin这三种蛋白也与PLC相关联:ERp57参与抗原肽段的进一步修剪,其余两种蛋白则协助MHC-I正确折叠。高尔基体及转运囊泡将稳定的p-MHC复合物运送至细胞膜表面,供T细胞识别(图5)。 ●图5 抗原加工及MHC-I呈递:错误折叠的蛋白质经泛素化降解后,进一步转运至内质网,并装载到HLA-I分子上。抗原-HLA与B2M形成的复合物,在高尔基体囊泡的协助下被转运至细胞膜。位于细胞膜上的抗原-MHC-I复合物可与TCR相互作用。 TCR发现用于TCR-T细胞的开发与优化 T细胞识别p-MHC-I复合物后即被激活,发生增殖、分泌细胞因子并杀伤靶细胞(图6)。基于T细胞表型与功能的报告基因检测联合单细胞RNA测序技术,可无偏倚地鉴定出响应肿瘤抗原的TCR,从而推动TCR-T细胞的研发。在TCR鉴定方法快速发展的背景下,这里重点讨论两种筛选新型TCR的主要方法。 ●图6 T细胞与抗原呈递细胞(APC)的相互作用:抗原呈递细胞MHC-I分子所呈递的抗原与TCR结合;T细胞共刺激结构域与其在抗原呈递细胞上表达的配体相互作用,从而激活T细胞。 基于体外实验的TCR鉴定方法 体外法利用p-MHC与TCR之间的相互作用,筛选出可识别肿瘤抗原的TCR。因此,体外TCR筛选需具备以下两个关键组分: A. 纯化的T细胞:HLA特异性T细胞可从切除的肿瘤组织、患者或特定HLA型别的健康供者中分离获得。从切除肿瘤组织中分离的T细胞可能表达肿瘤浸润所必需的记忆表型及趋化因子受体。尽管肿瘤浸润T细胞常处于过度活化或耗竭状态,其适应性与持续性较差,但PBMCs来源的T细胞易于获取,且表型与功能更优。 B. 肿瘤抗原呈递细胞:促进肿瘤抗原呈递的系统对于识别TCR至关重要。此类系统包括噬菌体展示、抗原呈递细胞或经基因工程改造、可表达抗原文库的细胞系等方法。在这些方法中,噬菌体展示在TCR识别方面具有较大潜力,但缺乏天然的抗原加工能力。相比之下,经工程化改造的抗原呈递细胞仍保留天然抗原加工能力,因此在TCR识别中较噬菌体展示更具优势。早在20世纪90年代初,研究人员即构建了一种此类系统,用于筛选识别黑色素瘤抗原MART-1的特异性TCR。具体而言,将HLA-A2阳性黑色素瘤细胞系501mel的cDNA文库转染至不表达MART-1但HLA-A2阳性的乳腺癌细胞系MDA-MB231中,使其成为抗原呈递细胞。一旦T细胞体系与抗原呈递体系建立完成,即可将二者共培养,并通过检测T细胞的活化表型或胞内细胞因子来鉴定对抗原产生应答的T细胞。通常,活化的T细胞经分选扩增后,再通过TCRα链和/或TCRβ链测序确定其TCR序列;此外,V(D)J测序亦被用于功能性TCR序列的鉴定。 研究人员利用单细胞RNA(scRNA)测序鉴定出能识别肿瘤抗原的TCR。该策略通过全外显子组测序开展非同义突变分析,鉴定出相关抗原,并将编码这些抗原的串联微型基因盒(MGC)工程化导入自体APC中进行表达;随后,将自体T细胞与表达MGC的APC共培养,依据IFN-γ分泌能力筛选出抗原反应性T细胞。接着,对所获抗原反应性TCR进行人工合成、克隆,并插入逆转录病毒载体,再将该载体转导至T细胞,从而生成新型TCR-T细胞(图7)。 ●图7 从切除肿瘤中分离的T细胞识别肿瘤抗原特异性TCR的示意图。 体内TCR鉴定方法 尽管体外系统在识别TCR方面具有灵活性、便捷性和高效性,但体内系统在细胞间相互作用、信号交流及空间维度等方面更能反映生理真实情况。表达人源TCRαβ、CD4和CD8胞外区、MHC-I(HLA-A2)及MHC-II(HLA-DR2),且具备正常先天与适应性免疫功能的人源化“VelociT小鼠”,被用作TCR筛选模型。利用该模型,研究人员成功鉴定了靶向NY-ESO-1的特异性TCR。具体操作中,先以HLA-A2限制性9肽NY-ESO-1 157–165对VelociT小鼠进行免疫;14天后分离脾脏与淋巴结组织,分选pHLA四聚体阳性且CD8阳性的T细胞,并通过混合RNA测序分析其TCRα与TCRβ序列。序列确定后,采用CRISPR技术将相应TCR基因定点敲入人原代T细胞的TRAC位点。经验证,这些工程化T细胞在与A375(NY-ESO-1阳性)细胞共培养时表现出强劲的杀伤活性,并在体内模型中亦具显著抗肿瘤效应,表明VelociT或类似小鼠模型可用于肿瘤抗原特异性TCR的筛选。 TCR优化 TCR-T细胞疗法的整体疗效受到外源性TCR表达水平、抗原特异性以及靶标结合敏感性的复杂影响。因此,优化对于保障治疗效果、持久性及安全性至关重要(表2)。 表2 TCR优化策略 TCR表达优化 TCR各结构域的正确组装有助于其正确折叠和相互作用,从而增强TCR的表达水平与功能。目前两种主要的TCR优化策略包括对Vα或Vβ序列进行密码子优化或氨基酸替换。TCR优化可提高可变区α链与恒定区α链(Vα–Cα)界面的稳定性与组装效率,进而改善TCR整体组装、提升TCR表达量、增强效应细胞因子释放能力,并提高体内细胞毒活性。外源性TCRα与TCRβ链同内源性TCR链之间发生错误配对,会生成非特异性及交叉反应性TCR。为降低此类风险,将人源Cα与Cβ替换为相应的小鼠Cα与Cβ,可显著减少错误配对的发生,使该类TCR具备临床应用安全性。此外,还可借助基因编辑CRISPR技术敲除TRAC与TRBC位点,再通过慢病毒或腺相关病毒(AAV)介导的同源重组,在上述位点敲入外源TCR转基因,从而最大限度避免错误配对,并获得仅含单拷贝TCR的T细胞。鉴于CRISPR编辑与病毒递送技术均已证实具备临床应用安全性,目前基于敲除与敲入策略构建的TCR-T细胞疗法正进入临床试验阶段。 TCR亲和力优化 单个TCR可与一个或多个pMHC复合物相互作用。此类相互作用的强度以解离常数(KD)衡量,决定了TCR的亲和力affinity,并反映TCR对肽类抗原的敏感性。多个TCR与pMHC复合物共同作用的强度称为TCR avidity,是影响T细胞适应性与功能的关键因素。虽然较强的亲和力有助于提升TCR敏感性,但也可能削弱TCR特异性,诱发交叉反应。针对TAAs具有高亲和力的TCR通常在胸腺选择过程中被清除。然而,酵母展示系统或哺乳动物细胞展示系统可筛选出pM级高亲和力TCR。类似地,丙氨酸扫描技术可识别TCR不同结构域中用于替换的关键氨基酸,从而提高其亲和力。此外,体细胞高频突变(SHM)——一种类似于B细胞抗体优化的机制——可在TCRα链CDR中诱导单点突变及串联突变,通过改变CDR序列增强TCR亲和力,进而提升TCR在体外及体内的活性,可详见《SHM——TCR亲和力优化系统》。 TCR-T细胞疗法相关挑战 TCR抵抗及应对策略:MHC-I分子丢失是肿瘤免疫逃逸的主要机制之一,其驱动因素包括基因突变所致的调控失常、启动子甲基化引起的转录沉默,以及与MHC-I相关的蛋白发生杂合性缺失。TCR功能对其识别pMHC复合物至关重要,因此MHC-I表达缺失或下调给TCR-T细胞治疗带来严峻挑战。TCR-T细胞的治疗效果取决于T细胞自身的功能活性与适应性。用于构建TCR-T细胞的自体T细胞取自患者,其分化程度高于健康供者来源的T细胞。此外,在制备过程中,T细胞需经anti-CD3/CD28抗体刺激,易导致过度活化,进而损害其适应性。此类细胞可能难以在体内长期存续,呈现耗竭表型,并对靶抗原失去应答能力,最终导致治疗效果甚微。 选择并分层筛选合适的患者群体,对于应对TCR-T细胞治疗中的MHC-I错配、抗原表达异质性以及抗原丢失等挑战至关重要。针对不同HLA单倍型及多个靶点的多重TCR-T细胞设计方案可克服MHC-I失调问题。 早期记忆表型是TCR-T细胞持久存续及长效效应功能的关键。无需激活的转导方式,以及在培养基中添加IL-21、IL-15和GSK-3抑制剂等成分进行预处理,可显著提升药物产品中早期记忆T细胞的比例。此外,通过表达代谢增强基因或敲低PD-1等免疫检查点分子,改善T细胞的代谢适应性,亦可延长TCR-T药物产品的体内存续时间。TCR-T相关毒性:TCR-T相关毒性主要源于靶向性脱靶效应或交叉反应性。靶向性脱靶毒性已在TCR-T细胞治疗中被观察到,尤其在靶向TAAs时更为突出。TAAs虽在肿瘤组织中过表达,但在正常细胞中亦有基础表达,致使TCR-T细胞无法区分而同时攻击肿瘤与正常细胞。例如,在一项靶向黑色素瘤抗原gp100和MART-1的TCR-T细胞临床试验中,因这两种抗原亦表达于黑色素细胞,导致了临床可观察的毒性反应。TCR-T细胞的交叉反应性亦构成重大的安全性隐患。具体而言,最初设计用于靶向黑色素瘤细胞的MAGE-A3 TCR-T细胞,意外与主要在心肌和脑组织中表达的MAGE-A12发生交叉反应,引发致死性心脏毒性和神经毒性。高亲和力TCR可能反而降低对目标抗原的特异性,从而增加交叉反应风险。目前可用于研究免疫疗法体内毒性的模型十分有限,这一局限在过继性细胞治疗领域尤为明显。因此,体外实验、计算机模拟分析及临床化学检测等方法被更广泛地用于识别并降低TCR-T细胞治疗潜在风险。体外肿瘤细胞杀伤实验可用于评估TCR-T细胞的疗效;而正常细胞保护实验则用于评估其脱靶效应与交叉反应性。在正常细胞保护实验中,将TCR-T细胞与一系列原代正常细胞共培养,以系统评估其对各类正常细胞的杀伤活性。理想情况下,临床应用应优先选择对正常细胞杀伤作用最弱的TCR-T细胞。此外,多种基于计算机的体外模拟分析方法亦可用于鉴定TCR-T细胞对癌细胞或正常细胞所表达抗原的结合亲和力;这些算法还可扫描靶抗原中的氨基酸序列,并据此改造TCR,以提升其对癌细胞的特异性。 TCR-T细胞疗法开发的未来展望与结论 TCR-T细胞是一种极具突破潜力的过继性细胞治疗策略,目前正于多项临床试验中用于实体瘤治疗。初步临床疗效数据显示其前景可观,且在靶向肿瘤特异性抗原时安全性良好。TCR-T细胞在识别胞内抗原方面表现卓越,对肿瘤抗原具有高亲和力结合能力,因而尤为适用于晚期实体瘤的治疗。进一步开发与优化对该疗法的推进至关重要。识别肿瘤相关抗原/新抗原、构建稳健的TCR筛选平台,以及对所选TCR进行精细优化,是提升实体瘤治疗覆盖范围与疗效的关键步骤。 此外,采用基因组编辑与工程化技术,以人工合成的TCR替代内源性TCR,从而消除TCR错配,并实现合成TCR的靶向定点插入,有望同步提升疗效与安全性。事实上,提升TCR-T细胞在体内的持久性并减轻其耗竭状态,对改善TCR-T细胞治疗效果至关重要。可通过改造细胞因子(如IL-21或IL-15)或引入增强代谢适应性的基因,来扩大干细胞样记忆T细胞(TSCM)群体,从而增强TCR-T细胞的体内存续能力。当敲除免疫检查点分子PD-1、TIM-3和LAG-3后,靶向TIGIT可于临床前研究中获得良好效果,并展现出向临床转化的潜力。联合治疗是癌症治疗的基石,而将癌症疫苗与TCR-T细胞疗法联用所具有的协同效应,有望彻底革新癌症治疗范式。在TCR-T细胞治疗中同步应用癌症疫苗,可优化TCR-T细胞表型、增强其向肿瘤组织浸润的能力,并提升其在体内的功能活性。这一联合策略有望应对肿瘤异质性、优化抗原呈递以及克服免疫抑制性肿瘤微环境等关键挑战。通过整合癌症疫苗与TCR-T细胞疗法各自互补的作用机制,该联合策略有望提升治疗效果,为开发更有效的癌症疗法开辟新路径。 综上所述,TCR-T细胞疗法是一种针对实体瘤颇具前景的治疗模式,有望克服不利的肿瘤微环境,并应对低抗原表达实体瘤所带来的挑战。然而,TCR-T细胞的成功应用依赖于对免疫逃逸机制的理解,以及亲和力与结合力的优化。此外,采用提升T细胞存续能力及抗原呈递效率的策略,对于确保TCR-T细胞疗法取得良好疗效至关重要。 参考文献: Simsek H, et al. The solid tumor microenvironment—breaking the barrier for T cells: how the solid tumor microenvironment influences T cells. BioEssays. 2022;44:e2100285. Zong S, et al. Very rapid cloning, expres-sion and identifying specificity of T-cell receptors for T-cell engineering. PLoS One. 2020;15(2):e0228112. Moore MJ, et al. Humanization of T-cell– mediated immunity in mice. Sci Immunol. 2021;6(66):eabj4026. Gumber D, et al. Improving CAR-T immunotherapy: overcoming the challenges of T-cell exhaustion. eBioMedicine. 2022;77:103941.





声明:本文系药方舟转载内容,版权归原作者所有,转载目的在于传递更多信息,并不代表本平台观点。如涉及作品内容、版权和其它问题,请与本网站留言联系,我们将在第一时间删除内容